インプラント埋入治療 Implant
インプラント埋入治療とは
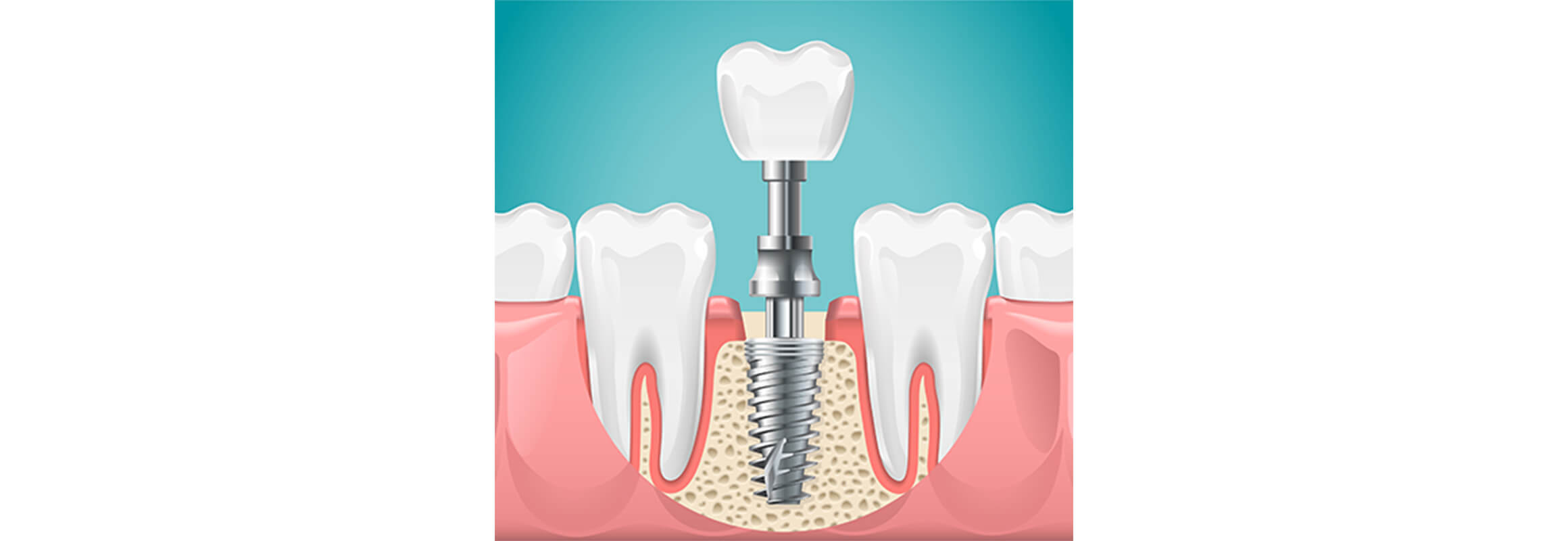
歯を失った場合は代わりの歯を入れることになります。入れ歯やブリッジといった治療がありますが、もうひとつの選択肢としてインプラント埋入治療があります。インプラントは、インプラント体(人工歯根)、上部構造(人工歯)、そして人工歯の支台となるアバットメントの3つの部品で構成されています。そのインプラントを顎骨に埋入し、固定する治療方法です。骨と結合した人工歯根が固定源になるので、天然歯のように強く噛めるのが大きな特長です。また、残っている天然歯に負担をかけず、顎骨に噛んだ刺激が伝わり、口腔内の健康を維持することにもつながります。
一方、インプラント埋入治療は自費診療となるので、料金が高くなります。また、手術が必要になるなどデメリットもあります。治療の特徴をご理解いただいたうえで判断されることが、患者さまにとって大切なことです。
インプラント埋入治療の
メリット・デメリット
メリット
-
天然歯のようにしっかり噛める
インプラント体とよばれる人工歯根を顎骨に埋入し、しっかり結合してから上部構造(人工歯)を装着します。入れ歯のようにずれることなく、硬いものも強く噛めます。
-
残っている歯に影響を与えない
ブリッジや入れ歯といった治療方法は、残っている歯を削ったり固定源としたりするので負担をかけてしまいます。インプラント埋入治療は周囲の歯を固定源とせず、人工歯根で自立します。周囲の天然歯に負担をかけずに済み、健康な歯を長期的に保てます。
-
見た目が美しく仕上がる
入れ歯の場合、固定するためのクラスプという金具が目立ってしまいます。インプラント埋入治療は人工歯根で自立するシステムになっており、金具などを使う必要がありません。また、上部構造は透明感のある白さが特長のセラミックで加工するので、違和感のない自然な見た目になります。
デメリット
-
料金が高い
入れ歯やブリッジには保険診療もあり、低価格で治療を受けられます。一方、インプラント埋入治療は原則的に自費診療になります。保険診療に比べると料金が高くなるので注意が必要です。
-
治療期間が長い
埋入したインプラント体と顎骨が結合するまで数ヵ月お待ちいただくなど、治癒期間が含まれています。そのほか、歯周病などをおもちの方は先にその治療を進める必要があるため、全体として治療期間が長くなります。
-
手術が必要
インプラントを顎骨に埋入する際に手術を受けていただきます。麻酔をするので手術中は痛みをほとんど感じませんが、術後は痛みや腫れが起きるおそれがあるなど、体への負担がかかります。手術に強い不安を覚える方には、静脈内鎮静法による治療を検討します。
ほかの治療との違い
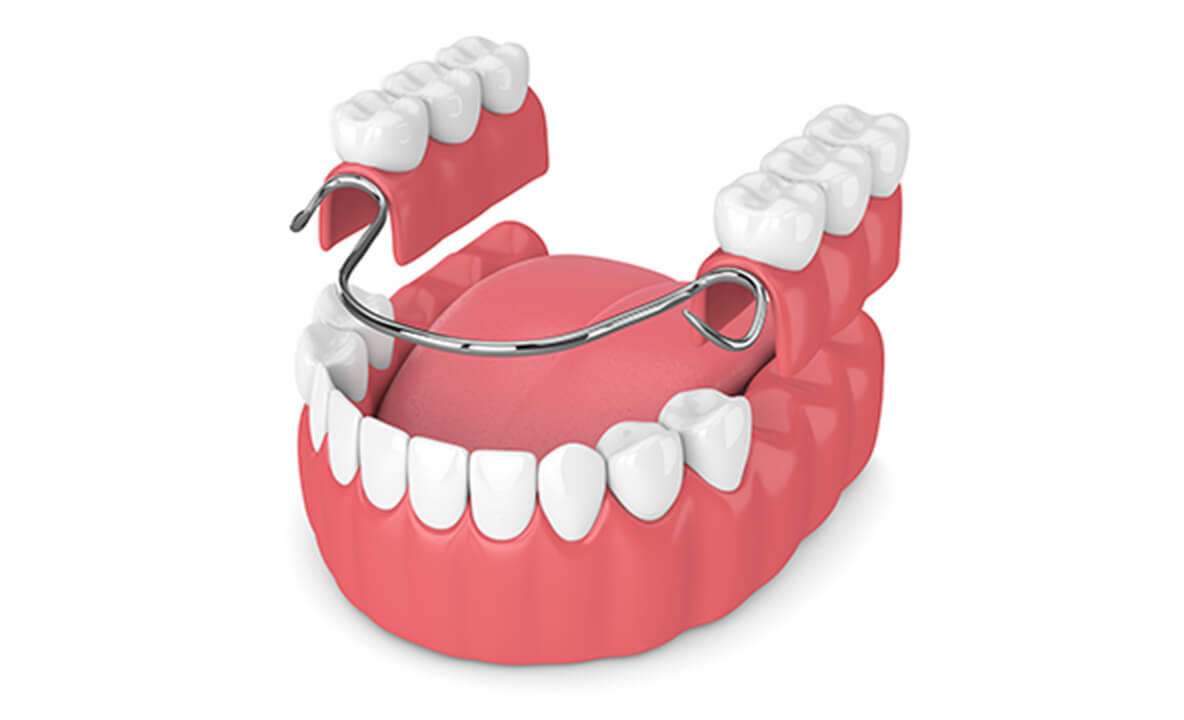
入れ歯
クラスプとよばれる金具を残っている歯に引っ掛ける部分入れ歯と、すべての歯を失ったときに適用する総入れ歯の2種類があります。入れ歯には保険診療があるほか、手術の必要がなく短期間で治療が完了します。また、取り外して入れ歯をケアすることもできます。
ただし、しっかり噛むことができないほか、食べ物の冷温を感じにくい、装着時に違和感がある、口元が目立つなどのデメリットがあります。
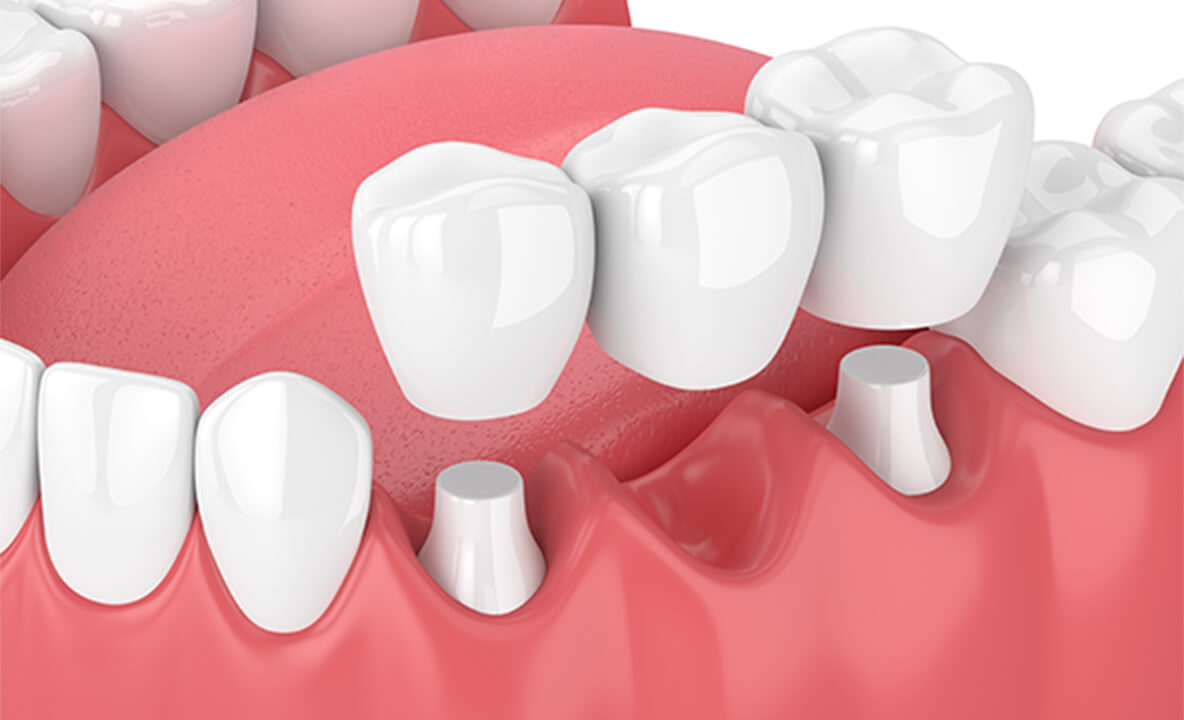
ブリッジ
両隣の歯に被せ物をして、人工歯を固定するタイプの治療です。入れ歯よりもしっかり固定できるのである程度強く噛めるほか、入れ歯のような違和感もあまりありません。また、保険診療のものもあります。
ただし、固定する際に健康な歯を大きく削らなければなりません。歯の寿命が縮まるおそれがあり、虫歯や歯周病のリスクが高くなります。
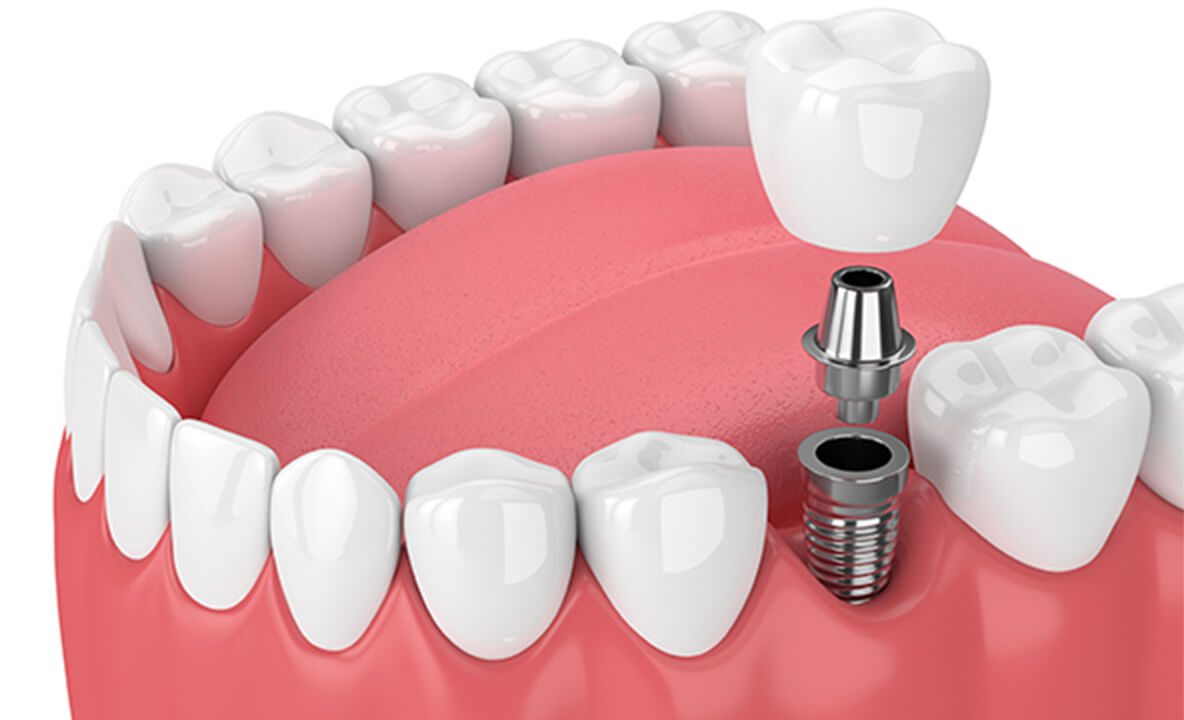
インプラント埋入治療
インプラント埋入治療は、顎骨に穴をあけてインプラント体(人工歯根)を埋め込む治療です。天然歯のようにしっかり噛むことができるだけでなく、周囲の歯に負担をかけず見た目も自然に仕上がるなど、入れ歯やブリッジとは違ったメリットがあります。
一方、自費診療となるので料金が高くなるほか、手術が必要になるなどのデメリットがあります。
インプラント埋入治療の
流れ
-
STEP
01
レントゲン・CTの撮影
歯と顎骨の状況を見るために、レントゲンとCTの撮影を行ないます。レントゲンは院内にて、またCTは提携医院のタケダ歯科医院にてそれぞれ撮影します。インプラントをより安全に埋入するため、骨の厚さや量、それに血管や神経の位置などを事前に把握することが不可欠になります。
-
STEP
02
ディスカッション
レントゲン・CTの結果を確認しながら、インプラント埋入治療を担当する小笠原とディスカッションを行ないます。骨の状態などを分析してインプラントを埋入するのが可能か確認するほか、治療方法やオペの日程などを決めていきます。
-
STEP
03
オペ
インプラント体(人工歯根)を埋め込むオペを行ないます。トラブルが起きないよう丁寧に埋入します。手術中は麻酔をするので痛みはほとんど感じません。
オペ終了後は翌日に消毒、2週間ほど後に抜歯をするために来院していただく必要があります。 -
STEP
04
クリーニング
インプラントが骨に定着するのを待つ間、定期的にクリーニングをします。
定着するまでの期間は個人差がありますが、通常のインプラントであれば2~3ヵ月、骨造成をした場合、サイナスリフトは6ヵ月、 ソケットリフトは4ヵ月、GBRは2~8ヵ月ほどかかります。 -
STEP
05
上部構造(被せ物)の型取り
インプラント体が顎骨に定着したら、アバットメントとよばれる支台を装着して上部構造の型取りをします。インプラント埋入治療では、精密な型取りが必要です。上部構造は、型取りから1~2週間ほどで完成します。
-
STEP
06
上部構造の取りつけと噛み合わせのチェック
でき上がった上部構造を装着し、噛み合わせをチェックします。
噛み合わせの調整ができたら、インプラントの導入は完了です。新しい歯の噛みやすさを実感してみてください。
なお、インプラント導入後は定期的にクリーニングを受けることをおすすめします。
当院で利用している
インプラントのメーカー

信頼性の高いインプラントを選ぶことは、適切な治療を考えるうえで非常に大切です。当院では、ノーベルバイオケア社や京セラ株式会社といった、世界的にシェアの高いメーカーの製品を採用しています。これらメーカーの製品は信頼性が高く、噛む機能や審美性などの回復にも貢献します。また、もし引っ越しなどにより他院でのメンテナンスや修理が必要になっても、シェアが高いメーカーであればそのインプラントを取り扱っている可能性が高くなります。
静脈内鎮静法
手術に対して強い不安や恐怖心を覚える方が、リラックスして治療を受けられる麻酔法です。鎮静薬や麻酔薬を点滴で注入し、ウトウトと眠ったような状態で手術を受けられます。全身麻酔のように意識がなくなるわけではないので、スタッフの呼びかけに答えられます。一方で健忘効果があり、手術中のことはほとんど覚えていません。
また、麻酔をされている患者さまの健康状態をお守りするため、心電図や血圧計、酸素飽和度などを常時モニタリングします。
骨の少ない方への治療
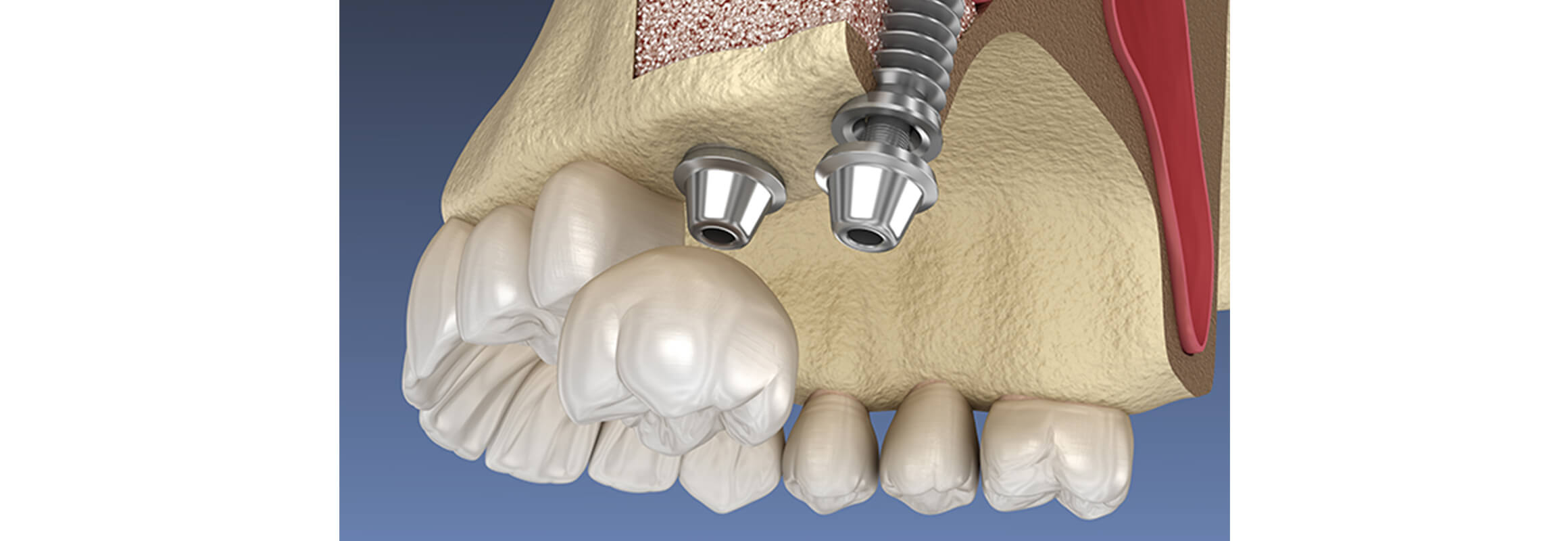
顎の骨が薄い、少ないなどの理由でインプラントを入れられないという方に、当院では骨造成治療をご提案しています。
骨造成治療とは、ご本人の移植骨や人工骨を使い、インプラントを入れられる厚みまで骨を回復させる治療です。
長い間歯を抜けたままにしておいたため顎の骨が痩せてしまった方、骨が少なくインプラント埋入治療ができないと診断された方も、当院までご相談ください。
サイナスリフト
上顎の骨の高さが3~4mmほどしかない場合や、多くの歯を欠損している場合に行ないます。
上顎の歯肉を側面から切開し、骨に密接するシュナイダー膜(上顎洞粘膜)を丁寧に剥がします。骨とシュナイダー膜との間のスペースを人工骨で埋め、しっかりとした骨になるのを待ったあとでインプラントを埋め入れます。治療期間は約6ヵ月ほどです。
ソケットリフト
上顎の骨の高さが6mmほどで、あと少し足りない場合に行ないます。
インプラントを入れる部分(歯の生えていた部分)に穴をあけ、シュナイダー膜を押し上げてできたスペースに人工骨を入れて骨の高さを確保します。
人工骨と同時にインプラントを埋め入れるので治療期間が短縮され、4ヵ月ほどで噛めるようになります。
ソケットリフト法には、骨をたたいて押し上げるオステオトームを使う方法と、削りながら持ち上げるリフティングドリルを使う方法があります。オステオトームでの施術は骨に響きやすく、患者さまが不快に思うことも多くなるため、当院ではリフティングドリルでの施術をメインとしています。
GBR
インプラントを埋め入れる際に骨の足りない箇所に人工骨を入れ、メンブレン(人工膜)で覆って固定します。
上から歯肉を被せ、しっかりとした骨になるまで待って人工歯を装着します。
骨の状態や補填量などには個人差があり、治療期間は2~8ヵ月ほどとなります。
All-on-4
片顎の歯をすべて失うなど、1本1本の歯をインプラントにすると費用がかかりすぎる場合に検討する治療方法です。4~6本のインプラントで人工の歯列を固定することで費用を抑えられて、強く噛むこともできます。手術をしたその日に仮歯を入れられるため、噛む機能と審美性を回復できます。
提携医院との連携による治療

All-on-4などの技術力を要する治療をより安全に進めるため、マロ・クリニック東京と提携しています。
マロ・クリニックは世界20ヵ国に拠点をもつグループで、科学的なエビデンスに基づいた治療を進めるとともに、研究活動を継続しています。マロ・クリニックと提携することにより、All-on-4などの技術力を要する治療に関して先端的な情報を常に共有する体制を整えています。提携医院との連携によってより精度の高い治療が可能になり、しっかり噛めて健康的に長く使える歯になります。
治療後のメンテナンス

インプラントは人工物なので虫歯にはなりませんが、埋入したあとの歯肉や骨といった組織は細菌に感染しやすい状態になります。インプラントの周囲が炎症を起こす症状を「インプラント周囲炎」といい、歯周病のように骨が溶かされてしまいます。初期段階では自覚が難しく、定期的にメンテナンスを受けることが大切です。メンテナンスではインプラントの状態や噛み合わせなどを確認するほか、インプラントの周りをきれいにするためのクリーニング、歯磨き指導などを行ないます。
インプラント埋入治療
無料個別相談

インプラント埋入治療について関心があっても、「どんな治療かわからない」「自分が治療を受けられるのか」など、さまざまな不安があるかと思います。当院ではインプラント埋入治療無料個別相談を実施しており、院長の小笠原が1時間じっくりとお話を伺います。
歯が抜けたままになり困っている方や入れ歯が合わない方はもちろん、「顎骨が薄くインプラント埋入治療を受けられるかわからない」「まずは相談だけでもしてみたい」「いま通っている歯科医院に不安がある」など、どのようなお悩みにもお答えします。
入れ歯について
入れ歯は、患者さまのご要望に合わせて自由に設計することが可能です。治療をする前にカウンセリングをし、入れ歯に対するお悩みや費用などのご要望をお伺いします。そして、さまざまな治療方法や材料を検討し、患者さまのお口に合う入れ歯をご提案いたします。入れ歯治療は、名誉院長の中野が中心となって治療を行ないます。
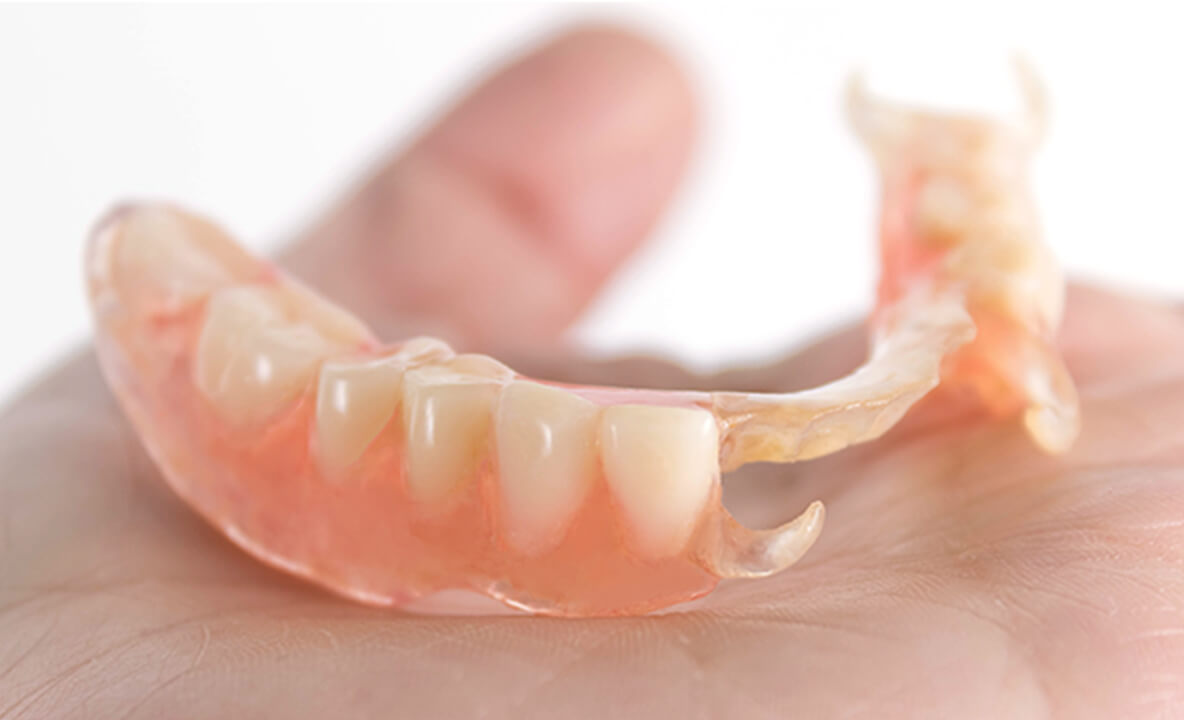
ノンクラスプデンチャー
ノンクラスプデンチャーは、金属のバネがない入れ歯です。審美性に優れており、入れ歯だと気づかれにくいのが最大の特徴です。軟らかくしなりのある素材のため、装着時の違和感が少ない入れ歯となります。
メリット
- 保険の入れ歯よりもサイズ感を小さくできる。
- 金属のバネを使用しないので、見た目がきれいになる。
デメリット
- 自費診療になる。
- 修理しにくい。
- 3年ほどで経年劣化し、再作製になる(使用状況によっては長期間使用が可能)。
- 市販されている一般的な洗浄剤(塩素系・漂白系)を使用すると変質・破損のおそれがあるので、専用の洗浄剤を使用する必要がある。
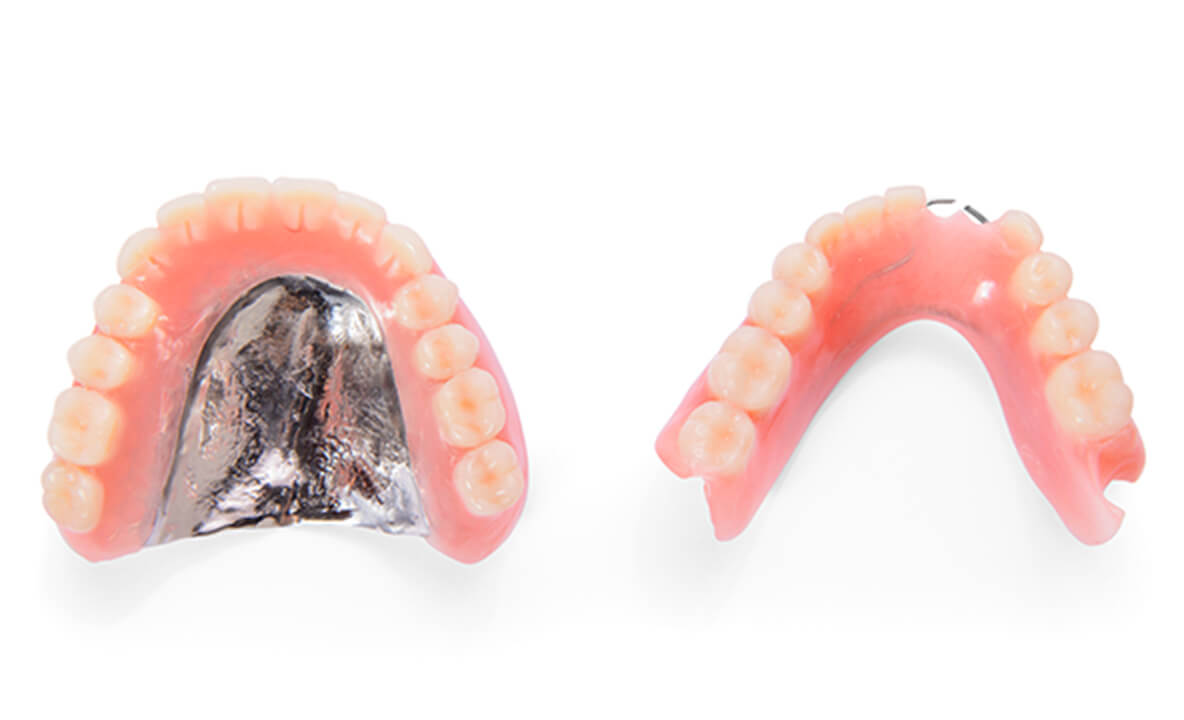
金属床
床部分にコバルトクロムという金属を使った入れ歯です。保険の入れ歯やノンクラスプデンチャーよりも薄く作製でき、お口の中の違和感が少ないのが特徴です。また、保険診療の入れ歯に比べて精度がより高く、お口の形(歯肉の状態)にぴったり合った入れ歯になります。耐久性にも優れ、10年ほど使用が可能です。
メリット
- 保険診療の入れ歯やノンクラスプデンチャーよりも薄いため、違和感が少ない。
- 金属が熱を通すので、食べ物や飲み物の温かさを感じられる。
- 保険診療の入れ歯やノンクラスプデンチャーよりも耐久性が高い。
- においや汚れがつきにくい。
- 修理しやすい(人工の歯や金属のバネを後から増やせる)。
デメリット
- 自費診療となり、ほかの入れ歯に比べ料金が高い。
保険の入れ歯
レジン製の入れ歯です。保険診療なので費用がかからず、適応範囲が広いのが特長です。
メリット
- 低価格かつ適応範囲が広い。
- 修理が可能である。
デメリット
- 金属のバネを使用するので見た目が悪い。
- プラスチックでできていて壊れやすい。
- 厚みがあり、違和感が大きい。
- 食べ物の温度が伝わりにくい。
インプラント埋入治療にともなう一般的なリスク・副作用
- 機能性や審美性を重視するため自費(保険適用外)での診療となり、保険診療よりも高額になります。
- インプラントの埋入にともない、外科手術が必要となります。
- 高血圧症、心臓疾患、喘息、糖尿病、骨粗鬆症、腎臓や肝臓の機能障害などがある方は、治療を受けられないことがあります。
- 手術後、痛みや腫れが現れることがありますが、ほとんどの場合1週間ほどで治ります。
- 手術後、歯肉・舌・唇・頬の感覚が一時的に麻痺することがあります。また、顎・鼻腔・上顎洞(鼻腔の両側の空洞)の炎症、疼痛、組織治癒の遅延、顔面部の内出血が現れることがあります。
- 手術後、薬剤の服用により眠気、めまい、吐き気などの副作用が現れることがあります。
- 手術後、喫煙や飲酒をすると治療の妨げとなるので、1週間は控えてください。
- インプラントの耐用年数は、口腔内の環境(骨・歯肉の状態、噛み合わせ、歯磨きの技術、メンテナンスの受診頻度、喫煙の有無など)により異なります。
- 毎日の清掃が不十分だった場合、インプラント周囲炎(歯肉の腫れや骨吸収など)を引き起こすことがあります。
歯科用CTを用いた検査にともなう一般的なリスク・副作用
- コンピューターを駆使してデータ処理と画像の再構成を行ない、断層写真を得る機器となります。
- 治療内容によっては保険診療となることもありますが、基本的には自費(保険適用外)での診療となり、保険診療よりも高額になります。詳細は歯科医師にご確認ください。
- 検査中はできるだけ顎を動かさないようにする必要があります。
- 人体に影響しない程度(デジタルレントゲン撮影装置の1/10以下)の、ごくわずかな被ばくがあります。
- ペースメーカーを使われている方、体内に取り外せない金属類がある方、妊娠中または妊娠の可能性のある方は検査を受けられないことがあります。
麻酔薬の使用にともなう一般的なリスク・副作用
- 歯肉に塗布する表面麻酔や、一般的な歯科治療で歯肉に注入する浸潤麻酔は保険診療となります。インプラントによる治療などの自費診療(保険適用外)で笑気吸入鎮静法、静脈内鎮静法、全身麻酔を行なう場合は自費診療となり、保険診療よりも高額になります。保険診療となった場合も、高額になることがあります。これらの麻酔法を保険診療で行なうには治療内容など条件がありますので、詳細は歯科医師にご確認ください。
- 表面麻酔薬の使用により、じんましんやむくみなどを発症することがあります。
- 浸潤麻酔の使用により、アドレナリンの影響で血圧上昇や動悸などを発症することがあります。高血圧症や心臓疾患のある方は注意が必要なので、事前にお申し出ください。
- 笑気吸入鎮静法の実施により、ごくまれに効果が切れたあとの吐き気や嘔吐、末梢神経障害が現れることがあります。
- 静脈内鎮静法の実施により、薬剤による影響や全身疾患との関連から重篤な副作用を引き起こすことがあります。持病のある方は注意が必要なので、事前にお申し出ください。
- 全身麻酔により、吐き気や嘔吐、肺炎、アナフィラキシーショック、悪性高熱症などを発症することがあります。また、誤嚥性肺炎を起こすことがあるため、治療前日24時以降は絶食いただいています。
- そのほか、麻酔薬の影響ではなく緊張状態や麻酔注射時の疼痛により起こる脳貧血により、悪心、吐き気、手足の震え・痺れが起こることがあります。
- 麻酔効果が切れるまで口の中の粘膜や唇の感覚が麻痺しているため、唇を噛んだりやけどなどをしないよう、食事は避けてください。
- アルコールにより血流が良くなり、出血・腫れ・痛みが増してしまうことがあるため、飲酒は避けてください。
骨造成にともなう一般的なリスク・副作用
- 機能性を重視するため自費(保険適用外)での診療となり、保険診療よりも高額になります。
- 外科手術が必要となります。
- 手術後、痛みや腫れが現れることがありますが、ほとんどの場合1週間ほどで治ります。
- 治療後、骨がしっかりと作られるまで3~6ヵ月の治癒期間が必要です。
- 歯周病の方、心疾患や骨粗鬆症など内科的な疾患のある方は、骨造成治療が適さないことがあります。
- 口腔内の衛生状態の悪い方、顎骨が足りない方、免疫力や抵抗力が低下している方、歯周病発生リスクの高いとされる糖尿病の方、喫煙する方は、すぐに治療できないことがあります。
- 日常的に服薬しているお薬などが治療に影響することがあります。
- サイナスリフト・ソケットリフトの処置にあたり、上顎洞膜が破れる可能性があります。その場合、手術後に抗生剤を服用して感染を予防し、膜が自然に治癒するまで待ちます。
- 体の状態や細菌感染により、骨補填材と骨とが結合しない場合があります。この場合、原因を取り除き、ご希望があれば再治療を行ないます。
- 骨の成長途中であるお子さま(おおよそ18歳未満の方)、妊娠中の方は治療が受けられません。
All-on-4にともなう一般的なリスク・副作用
- 機能性や審美性を重視するため自費(保険適用外)での診療となり、保険診療よりも高額になります。
- インプラントの埋入ともない、外科手術が必要となります。
- インプラントの埋入に関するリスク・副作用については、上記「インプラント埋入治療にともなう一般的なリスク・副作用」をご確認ください。
- 残存歯のある方は、症状により抜歯や歯槽骨の切削など外科手術が必要となることがあります。
- 治療当日に仮歯を装着できますが、最終的な人工歯を装着できるのは、インプラントと骨とがしっかり結合してからであり、それまで数ヵ月の期間を要します。
入れ歯の作製・使用にともなう一般的なリスク・副作用
- 内容によっては自費(保険適用外)となり、保険診療よりも高額になります。詳細は歯科医師にご確認ください。
- 入れ歯を固定するため、患者さまの同意を得てから残存歯を削ったり抜歯したりすることがあります。
- 使用直後は、口腔内になじむまで時間がかかることがあります。
- 事前に根管治療(神経の処置)や土台(コア)の処置が必要となることがあります。
- 入れ歯を装着していない時間が長いと、残存歯の傾きや損失、歯槽骨(歯を支える骨)の吸収などが起こることがあります。
- 咬合が変化したり、固定源である残存歯が削れたり抜けたりした場合は、入れ歯の調整・修理が必要になることがあります。
- 金属を使用する入れ歯では、金属アレルギーを発症することがあります。
- 使用方法などにより、破損することがあります。
- 定期的な検診・メンテナンスが必要です。



